Mergæxli
Mergæxli er krabbamein í beinmerg sem upprunnið er í plasmafrumum. Þó að sjúkdómurinn sé ólæknandi er hægt að meðhöndla hann.

Mergæxli er krabbamein í beinmerg sem upprunnið er í plasmafrumum. Þó að sjúkdómurinn sé ólæknandi er hægt að meðhöndla hann.

Mergæxli er krabbamein í beinmerg sem upprunnið er í plasmafrumum.
Þó að sjúkdómurinn sé ólæknandi er hægt að meðhöndla hann. Á undanförnum árum hafa nýjar rannsóknir og meðferðir leitt til stórbættra horfa hjá sjúklingum með mergæxli. Margir sem greinast með mergæxli í dag lifa því góðu og innihaldsríku lífi í mörg ár og jafnvel áratugi eftir greiningu. Með því að fræðast um sjúkdóminn og þær meðferðir sem standa til boða má draga úr því áfalli og álagi sem fylgir því að greinast með langvinnan og alvarlegan sjúkdóm eins og mergæxli.
Krabbamein: Hugtak sem nær yfir víðan hóp sjúkdóma sem einkennast af stjórnlausri
frumufjölgun. Krabbameinsfrumur geta þróast í það að dreifa sér til annara vefja með blóði og öðrum líkamsvessum. Birtingarmynd krabbameins og horfur eru mjög breytilegar eftir staðsetningu og stigi.
Plasmafrumur: Sérstakar frumur ónæmiskerfisins sem við eðlilegar aðstæður mynda mótefni.
Mótefnin nýtast í baráttu ónæmiskerfisins við sýkingar og krabbameinum. Ef plasmafrumna verður illkynja verður hún að mergæxlisfrumur. Þá mynda þær gölluð mótefni sem eru einstofna.
Þau kallast M-prótín og mælingar á þeim eru notaðar til greiningar á mergæxli og forstigum þess.
Gangur sjúkdómsins er oftast hægur en stundum er hann hraður. Læknir með sérþekkingu á mergæxlum getur veitt bestu mögulegu einstaklingsmiðuðu meðferð sem völ er á. Slíkur sérfræðingur ætti ávallt að koma að meðferð sjúklinga með mergæxli.
Mergæxli er æxli í beinmergnum. Æxlið á uppruna sinn í mótefnamyndandi plasmafrumum. Sjúkdómurinn myndar fjölda úráta í beini þar sem beinvefur víkur fyrir mergæxlisfrumum. Í sjaldgæfum tilfellum er aðeins ein einangruð beinúráta og kallast þá plasmafrumuæxli (e. solitary plasmacytoma).
Mergæxli dreifa sér um holrými beina hryggjarins, höfuðkúpunnar, mjaðmagrindarinnar og mjaðma, rifja og axla. Þetta eru þau svæði þar sem hinn eðlilegi beinmergur er hvað virkastur. Almennt dreifa mergæxli sér ekki út í beinmerg útlimabeina og þau svæði verða því ekki fyrir áhrifum sjúkdómsins.
Plasmafrumuæxli: Stakur og afmarkaður vöxtur illkynja plasmafrumna í beini eða í vefjum utan beinmergs telst vera plasmafrumuæxli. Sjúklingar mega ekki uppfylla önnur skilmerki mergæxlis ef þeir eiga að greinast með plasmafrumuæxli. Plasmafrumuæxli eru sjaldgæf.
Beinmergur: Mjúkur vefur sem er að finna í holrými beina. Beinmergurinn sér um framleiðslu hvítra blóðkorna, rauðra blóðkorna og blóðflagna. Mergæxli myndast í beinmerg.
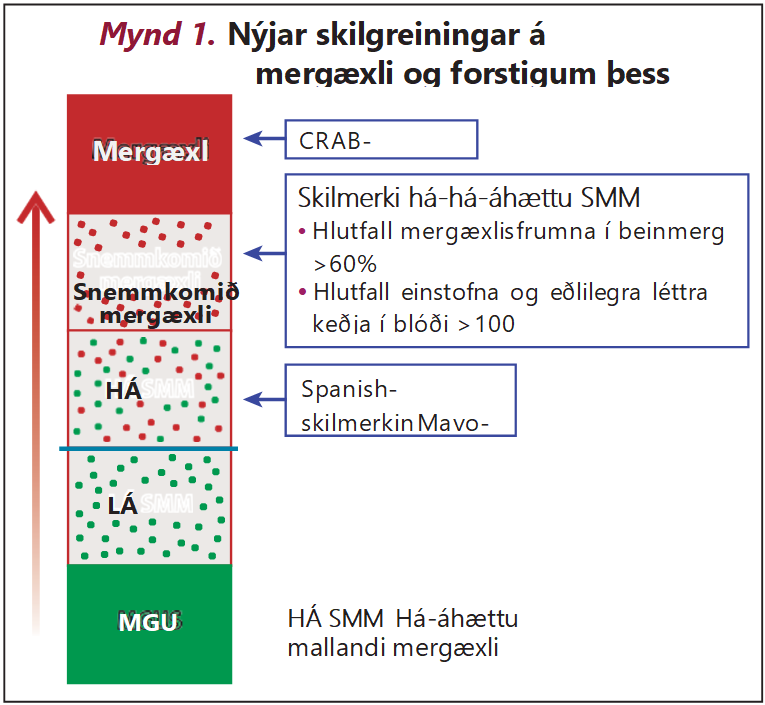
Myndun mergæxlis getur tekið mörg ár. Snemmbúnasta forstig sjúkdómsins er góðkynja einstofna mótefnahækkun, öðru nafni forstig mergæxlis (e. monoclonal gammopathy of undetermined significance, MGUS). Forstig mergæxlis (MGUS) er ekki krabbamein. Undir 10% frumna í beinmerg einstaklinga með forstig mergæxlis eru mergæxlisfrumur en áhætta þess að forstig mergæxlis (MGUS) þróist yfir í mergæxli er lág eða u.þ.b. 1% á ári.
Jafnvel þótt hlutfall mergæxlisfrumna sé milli 10 og 60% í beinmerg getur tekið mörg ár fyrir einstakling að þróa með sér mergæxli sem þarfnast meðhöndlunar. Á því stigi kallast sjúkdómurinn mallandi mergæxli (e. smoldering multiple myeloma, SMM) og er einkennalaus. Mjög mikilvægt er að greina forstig mergæxla (MGUS og SMM) frá virku mergæxli sem þarfnast meðferðar.
Góðkynja einstofna mótefnahækkun
(e. monoclonal gammopathy of undetermined significance, MGUS): Góðkynja ástand þar sem er hækkun er á M-prótíni í blóði. Fólk með MGUS er í aukinni hættu á því að þróa með sér mergæxli og ætti að vera í reglulegu eftirliti.
Mallandi mergæxli: Þegar ákveðnar forstigsbreytingar mergæxla eru til staðar en uppfylla ekki greiningarskilmerki mergæxla og sjúklingur er einkennalaus.
Sjúklingar með snemmbúið mergæxli þurfa meðferð en sjúklingar með mallandi mergæxli (SMM) án nokkurra þessara þátta ættu ekki að vera meðhöndlaðir utan klínískra prófana. Til eru áhættuflokkanir sem byggðar eru á Mayo- og Spanish-rannsóknunum. Sjúklingar með mallandi mergæxli ( SMM) ættu að vera í eftirliti, en ekki hljóta neina meðferð fyrr en þeir uppfylla einhver skilmerki snemmbúins mergæxlis eða virks mergæxlis. Á síðustu árum hafa þó komið fram vísbendingar um að gagnlegt sé að meðhöndla mallandi mergæxli á há-áhættustigi, en enn sem komið er er slík meðferð eingöngu veitt innan rannsókna, m.a. á Íslandi.
Beinúráta (e. lytic lesion): Mein inni í beini sem veldur staðbundinni eyðingu beinsins. Hægt er að sjá dökka bletti á beini á röntgenmynd þegar slík úráta er til staðar.
Segulómun (e. Magnetic Resonance Imaging, MRI): Myndrannsókn sem nýtir sterka segulkrafta til að búa til tví- eða þrívíða sýn innan í líkamann.
Segulómskoðun er besta rannsóknin til að skoða flesta mjúkvefi, einkum í kringum mænu en gagnast lítið til að skoða bein.
Kemísk efni á borð við bensen og díoxín (finnst t.d. í skordýraeitrinu „Agent Orange“) auk annarra efna sem notuð eru í landbúnaði og efnaiðnaði hafa verið tengd við myndun mergæxla. Mikil útsetning fyrir geislavirkni getur sömuleiðis valdið mergæxli en aukin tíðni mergæxla hefur til að mynda fundist í einstaklingum sem upplifðu kjarnorkusprengjurnar í japönsku borgunum Hiroshima og Nagasaki. Slíkt magn af geislavirkni er hins vegar sjaldgæft. Sumar veirur, einkum HIV og lifrarbólguveirurnar, hafa verið tengdar við þróun mergæxlis.
Nákomnir ættingjar sjúklinga með mergæxli eru í u.þ.b. tvöfaldri áhættu á því að að þróa með sér mergæxli. Þrátt fyrir það eru mergæxli svo sjaldgæf að raunáhætta á sjúkdómnum er ennþá afar lág. Því er ekki sérstaklega ráðlagt að skima fyrir mergæxlum hjá ættingjum sjúklinga með mergæxli.
Líkt og erlendis er nýgengi aðeins meira hjá körlum en konum (21 og 16 tilfelli á ári að meðtali). Meðalaldur við greiningu er um 70 ár en erlendis eru 2%–4% sjúklinga með mergæxli undir 40 ára. Við lok ársins 2020 voru 213 Íslendingar lifandi með mergæxli en nýgengi sjúkdómsins hefur farið vaxandi á 20. öldinni. Fjölgunin hefur verið sérstaklega mikil á Íslandi síðastliðin ár vegna rannsóknarinnar Blóðskimunar til bjargar þar sem þónokkur fjöldi einstaklinga hefur greinst með mergæxli, en tíðnin hefur u.þ.b. tvöfaldast á tímabilinu 2016-2020 miðað við það sem var áður.

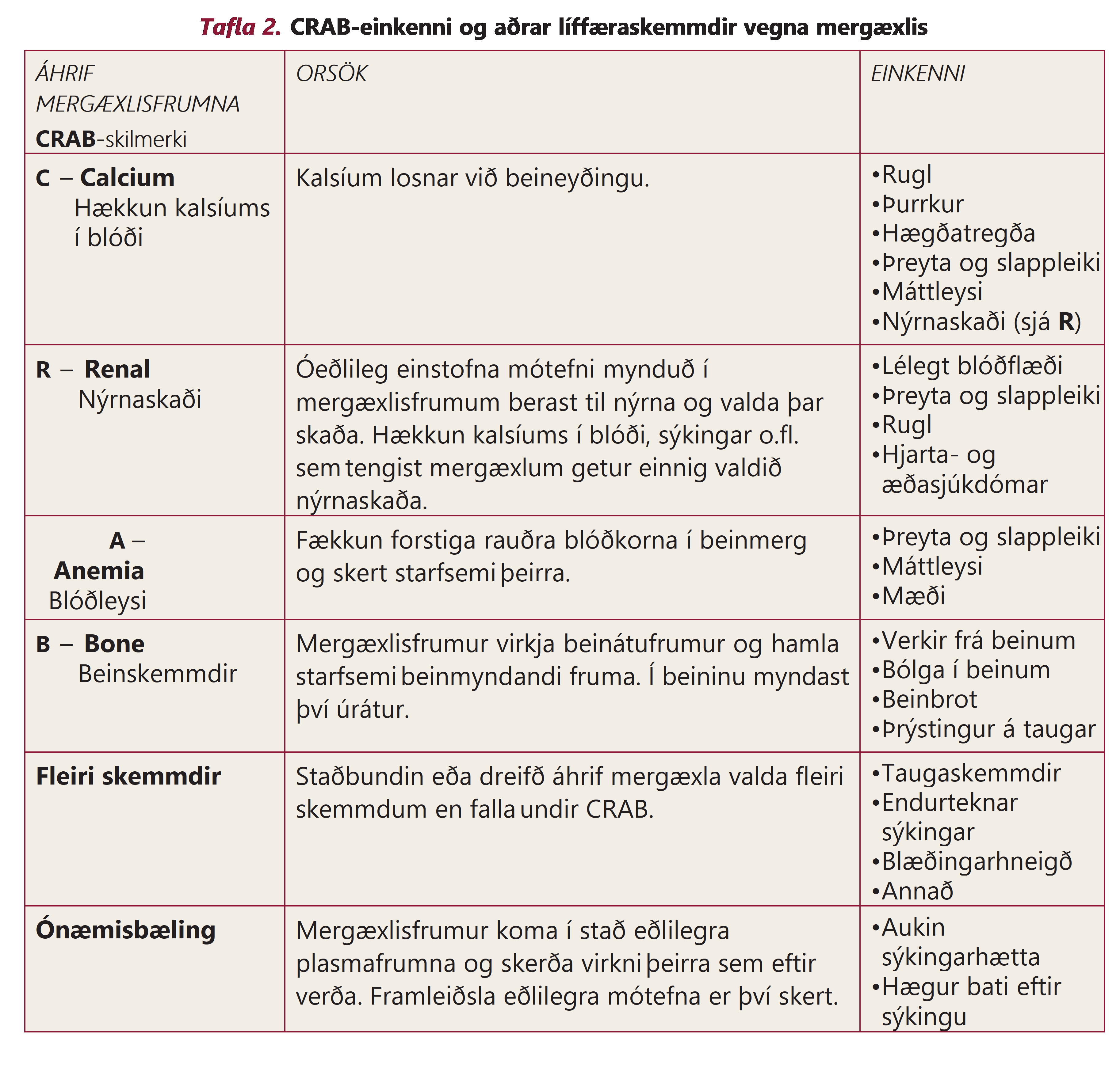
Calcium elevation – Ofhleðsla kalks (kalk mælist > 2.5 mmol/l)
Renal dysfunction – Nýrnaskaði (kreatínín í sermi > 177 µmol/l eða kreatínínhreinsun < 40 ml/min)
Anemia – Blóðleysi (hemóglóbín < 100 g/l eða lækkun um meira en 20 g/l frá viðmiðunargildi viðkomandi)
Bone disease – Sjúkdómur í beini (ein eða fleiri beinúráta á röntgenmynd, tölvusneiðmynd eða í jáeindaskanna)
Aðrir þættir sem hægt er að uppfylla til að greinast með mergæxli eru blæðingarvandamál, taugakvillar og endurteknar sýkingar.
Beinúráta (e. lytic lesion): Mein inni í beini sem veldur staðbundinni eyðingu beinsins. Hægt er að sjá dökka bletti á beini á röntgenmynd þegar slík úráta er til staðar.
Segulómun (e. Magnetic Resonance Imaging, MRI): Myndrannsókn sem nýtir sterka segulkrafta til að búa til tví- eða þrívíða sýn innan í líkamann.
Segulómskoðun er besta rannsóknin til að skoða flesta mjúkvefi, einkum í kringum mænu en gagnast lítið til að skoða bein.
Mergæxli geta valdið ýmsum heilsufarsvandamálum. Þetta eru m.a. beinskemmdir, ofgnótt kalks í blóði, blóðleysi, ónæmisbæling og nýrnaskaði. Til að koma í veg fyrir þessa fylgikvilla sjúkdómsins er mikilvægt að sjúklingar séu meðhöndlaðir. Vandamál hjá sjúklingum með mergæxli geta kallað á bráð inngrip, t.d. þegar sjúkdómurinn leiðir til þrýstings á mænu og taugarætur.
Þegar rætt er um meðferð við mergæxli er mikilvægt að greina á milli meðferðar við bráðum vandamálum af völdum sjúkdómsins og meðferðar við mergæxlinu sjálfu. Stundum þarf að hefja meðferð við bráðum vandamálum eins fljótt og auðið er. Slíkt ætti þó að gera í samráði við blóð- eða krabbameinslækni. Álit slíks sérfræðings getur skipt sköpum til dæmis þegar verið er að velja milli bráðaaðgerðar eða geislameðferðar vegna þrýstings á mænu. Það er ekki bara til að meðferðin beri sem mestan árangur heldur getur slík meðferð haft áhrif á meðferðarmöguleika þegar fram í sækir.
Þegar bráð vandamál hafa verið leyst þarf að ræða meðferðina í heild sinni. Sjaldnast er um svo bráða þörf á meðferð að ræða að ekki gefist tími til að fá annað álit og tryggja að allir meðferðarmöguleikar hafi verið kannaðir til hlítar. Ef einhverjar spurningar, áhyggjur eða efi vaknar er betra að ræða það fyrr en seinna og mikilvægt er að læknir og sjúklingur komist að sameiginlegri niðurstöðu um fyrirhugaða meðferð.
Geislameðferð: Meðferð með röntgen-, gamma- eða rafeindageislun sem drepur krabbameinsfrumur. Geislarnir geta komið frá geislalömpum utan líkamans eða geislavirkum efnum sem komið er fyrir inni í líkamanum.
Heilbrigðar plasmafrumur framleiða svokölluð ónæmisglóbúlín (e. immunoglobulins, Ig), flókin prótín sem einnig eru þekkt sem mótefni. Mergæxlisfrumur framleiða ekki eðlileg mótefni heldur óeðlileg ónæmisglóbúlín í þeirra stað.
Þessi ónæmisglóbúlín kallast einstofna mótefni (einnig nefnd M-prótín eða paraprótín). Þessi röskun á framleiðslu veldur fækkun heilbrigðra mótefna í líkamanum og veikir þannig varnir líkamans gegn sýkingum.
Stór hluti vandamála sem mergæxlið veldur er bein afleiðing af vexti mergæxlisfrumnanna sjálfra. Mergæxli geta valdið vandamálum sem eru ólík þeim vandamálum sem koma fyrir í öðrum krabbameinum. Mergæxlisfrumur losa ýmis skaðleg prótín út í nærumhverfi sitt sem ferðast svo út í blóðrásina. Áhrifa þessara prótína gætir því bæði í beinmergnum og um allan líkamann (Tafla 2).
Plasmafrumur: Sérstakar frumur ónæmiskerfisins sem við eðlilegar aðstæður mynda mótefni. Mótefnin nýtast í baráttu ónæmiskerfisins við sýkingar og krabbameinum. Ef plasmafrumna verður illkynja verður hún að mergæxlisfrumur. Þá mynda þær gölluð mótefni sem eru einstofna. Þau kallast M-prótín og mælingar á þeim eru notaðar til greiningar á mergæxli og forstigum þess.
Ónæmisglóbulín (e. immunoglobulin, Ig):
Annað heiti yfir mótefni sem mynduð eru af
B-frumum og plasmafrumum ónæmiskerfisins. Þau festast á utanaðkomandi sameindir og stýra ónæmiskerfinu í að eyða þeim. Gerðir ónæmisglóbulína eru IgG, IgA, IgD, IgE og IgM.
M-prótín: Einstofna mótefni eða hluti úr mótefni sem hlaðist hefur upp í blóði eða þvagi sjúklinga með mergæxli. Mótefnin eru upprunnin frá mergæxlisfrumum.
Kalsíum: Steinefni sem í líkamanum finnst einkum í harðari hlutum beina.
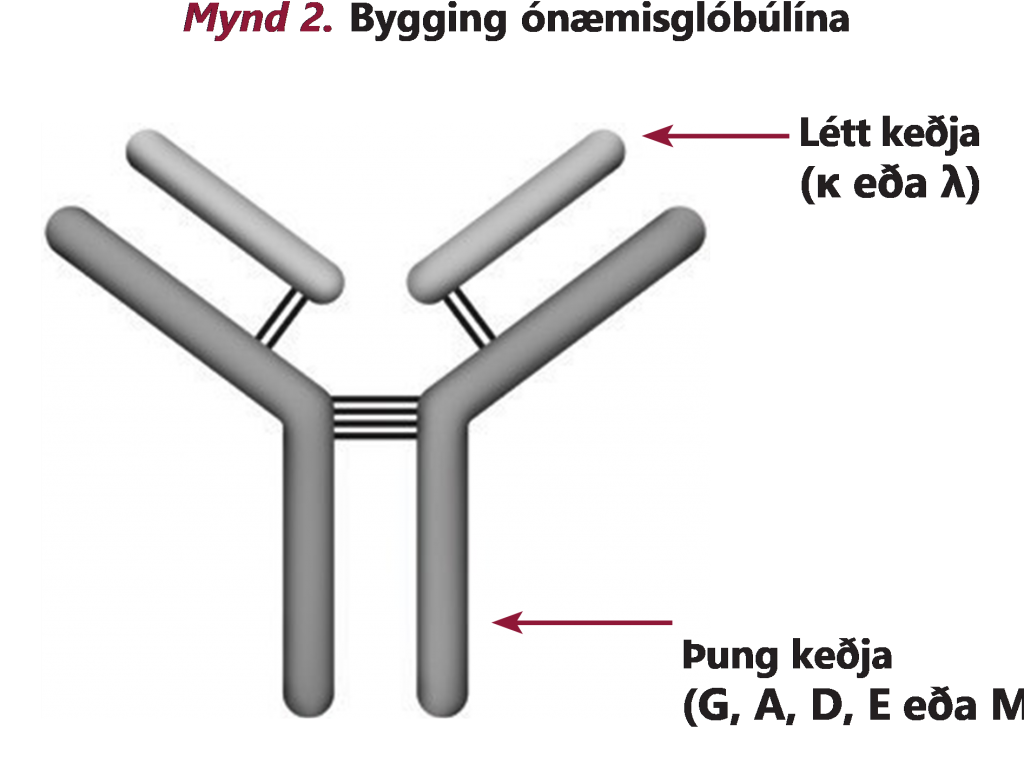
Til eru ólíkar gerðir af mergæxlum. Mergæxli eru flokkuð eftir því hvaða gerð af mótefni æxlisfrumurnar framleiða. Við eðlilegar aðstæður gegna mismunandi ónæmisglóbúlín ólíkum hlutverkum í líkamanum. Hvert ónæmisglóbúlín samanstendur af tveimur þungum keðjum og tveimur léttum keðjum (Mynd 2). Þungu keðjurnar eru af fimm gerðum; G, A, D, E og M. Léttu keðjurnar eru af tveimur gerðum; kappa (κ) og lambda (λ).
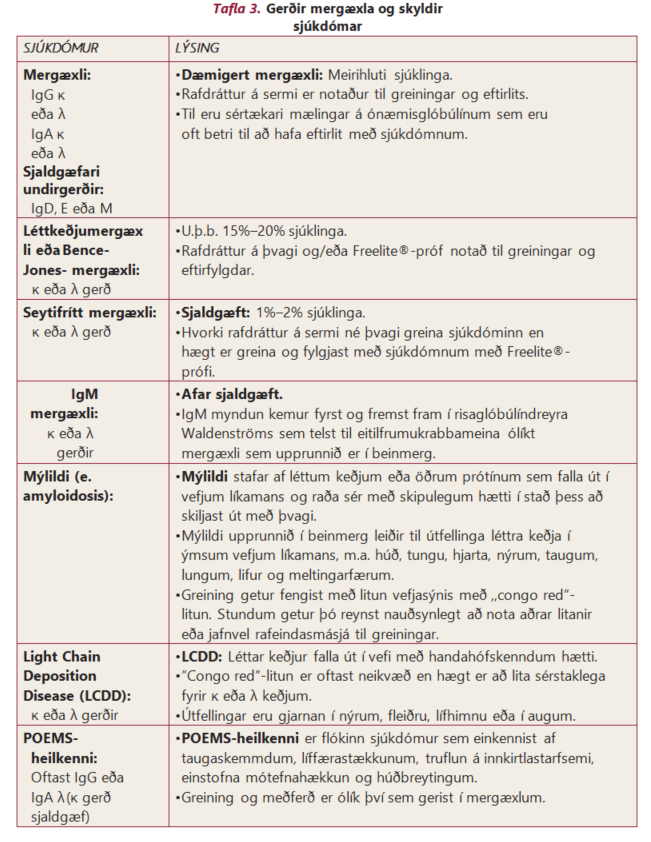
Notuð er rannsóknaraðferð sem nefnist rafdráttur með mótefnalitun til að greina gerð mótefnanna sem mergæxlið framleiðir en þessi rannsókn greinir gerð bæði léttu og þungu keðjanna. Meirihluti sjúklinga (65%) hefur þungu keðjuna G með annaðhvort kappa – eða lambda sem létta keðju og nefnist það IgG-mergæxli. Næstalgengast er IgA-mergæxli, þ.e. þunga keðjan A með annaðhvort kappa – eða lambda sem létta keðju (tafla 3). IgD-, IgE – og IgM-mergæxli eru sjaldgæf.
Um það bil 30% mergæxla framleiða fríar léttar keðjur (þ.e. ekki fastar við þungar keðjur) auk heilla ónæmisglóbúlína. 15%–20% mergæxla framleiða eingöngu léttar keðjur og engar þungar keðjur. Þetta kallast léttkeðjumergæxli eða ,,Bence Jones”-mergæxli. Í örlitlum hluta sjúklinga (1%–2%) eru nánast engin einstofna prótín framleidd af æxlisfrumunum, þau kallast seytisfrí mergæxli (e. non-secretory myeloma). Í 70% þessara sjúklinga er hins vegar að finna léttar keðjur í snefilmagni sem eru greindar með Freelite®-prófi.
Rafdráttur með mótefnalitun (e. immunofixation electrophoresis): Ónæmisfræðilegt próf sem notað er til að greina nákvæmlega gerð prótína.
Þessi aðferð er notuð til að greina tegund M-prótíns í sjúklingum með mergæxli með nákvæmum hætti.
Léttar keðjur í sermi: Hluti einstofna mótefna sem hafa lágan massa. Hægt er að mæla þær með mjög nákvæmum hætti með Freelite® prófi.
Bence-Jones-prótín: Einstofna mótefni sem er að finna í þvagi mergæxlissjúklinga. Magn þessara prótína er mælt í grömmum prótína sem losuð eru út með þvagi á einum sólarhring (g/24klst).
Bence-Jones-prótín í þvagi eru alltaf óeðlileg rannsóknarniðurstaða.
Risaglóbúlíndreyri Waldenströms
(e. Waldenström‘s macroglobulinemia): Sjaldgæf gerð eitlakrabbameins sem myndar einstofna mótefni af gerðinni IgM. Þetta fyrirbæri er ekki mergæxli.
Eitilfrumur: Undirtegund hvítra blóðkorna sem gegna lykilhlutverki í sértæku svari ónæmiskerfisins gegn sýkingum.
Mýlildi (e. amyloidosis): Sjúkdómur sem einkennist af því að léttar keðjur ónæmisglóbúlína, oftast af gerðinni lambda, falla út í vefjum líkamans. Í sjúklingum með mýlildi safnast þessar keðjur fyrir í ákveðnum líffærum, s.s. hjarta, taugum og nýrum í stað þess að vera losuð út um nýru.
Vefjasýni: Þegar sýni er tekið úr ákveðnum vef líkamans, s.s. krabbameinsvef, og skoðað í smásjá til að fá nánari greiningu.
IgG-undirflokkurinn ber flest dæmigerð einkenni mergæxla. IgA-undirflokkurinn einkennist stundum af vexti mergæxlisfrumna utan beina. IgD-undirflokknum getur fylgt plasmafrumuhvítblæði og er hann líklegri til að valda nýrnaskaða en aðrir undirflokkar. Léttkeðjumergæxli valda oft nýrnaskaða og/eða valda uppsöfnun léttra keðja í nýrum, taugum og öðrum líffærum. Sjúkdómur af þessu tagi kallast ýmist mýlildi (e. amyloidosis) eða LCDD (e. light chain deposition disease). Til eru rannsóknir sem benda til þess að seytifrítt mergæxli hafi betri horfur en aðrar gerðir mergæxlis.
Sem dæmi um skylda sjúkdóma sem einnig valda röskun á framleiðslu ónæmisglóbúlína má nefna risaglóbúlíndreyra Waldenströms (e. Waldenström’s macroglobulinemia, WM) sem tengist einstofna IgM-prótíni og POEMS-heilkenni sem er sjaldgæfur sjúkdómur og felur í sér einstofna prótín, taugaskemmdir, líffærastækkanir, röskun á innkirtlastarfsemi og húðbreytingar (tafla 3).
Við greiningu er sjúkdómsbyrði mismikil milli sjúklinga. Þetta nefnist stig mergæxlisins, en hærra stig tengist lengra gengnum sjúkdómi. Mælingar á M-prótíni og hlutfalli mergæxlisfrumna í beinmerg duga hins vegar ekki einar og sér í stigun sjúkdómsins en rannsóknir hafa sýnt að í sumum sjúklingum getur framleiðsla einstofna prótína verið mikil þrátt fyrir tiltölulega fáar mergæxlisfrumur. Einnig getur sjúklingur með litla framleiðslu einstofna prótína haft hlutfallslega mikið af illkynja frumum. Því þarf að skoða þessar mælingar saman og í samhengi við aðrar rannsóknarniðurstöður til að átta sig á raunverulegri sjúkdómsbyrði.
Nýtt stigunarkerfi, Endurbætta alþjóðlega stigunarkerfið (e. Revised International Staging System, R-ISS), hefur tekið við af eldra og ófullkomnara stigunarkerfi, Alþjóðlega stigunarkerfinu (e. International Staging System, ISS) og er orðið það kerfi sem mest er notað. Endurbætta alþjóðlega stigunarkerfið tekur til þriggja þátta sem hafa áhrif á horfur sjúklinga (tafla 6). Þetta eru stig sjúkdómsins samkvæmt eldra stigunarkerfinu (ISS stig), og segja til um hvort að í æxlisfrumunum finnist litningabreytileikar sem fela í sér meðal- eða mikla áhættu og að lokum gildi prótínsins LDH (e. lactate dehydrogenase). Í eldra stigunarkerfinu (ISS) er eingöngu tekið tillit til gilda tveggja mælinga í blóði, annars vegar magn æxlisvísirsins β2 míkróglóbúlín (β2M) og hins vegar magn prótínsins albúmín (tafla 5).
Stig: Stig krabbameina ræðst af útbreiðslu krabbameinsins í líkamanum og hvaða áhrif það hefur á líkamann. Stig krabbameins er fundið með ýmsum rannsóknum í ferli sem nefnist stigun.
Illkynja: Lýsir getu meins til að vaxa inn í nærliggjandi vefi eða aðra líkamshluta.


Meginreglan er sú að þeim mun óeðlilegri rannsóknarniðurstöður þeim mun virkari er sjúkdómurinn og auknar líkur á minni og skammvinnari svörun við meðferð (tafla 7).
Æxlisvísirinn beta-2-míkróglóbúlín, prótínið albúmín, bólguprótínið CRP og LDH
(e. lactate dehydrogenase) eru mæld með blóðrannsókn. Litningarannsóknin, nánar tiltekið svokölluð FISH rannsókn (e. Fluorescence In Situ Hybridization), er framkvæmd á mergæxlisfrumum í beinmergssýnum úr sjúklingum.
Beta-2-míkróglóbúlín (β2M): Lítið prótín sem er að finna í litlu magni í blóði manna undir venjulegum kringumstæðum. Í sjúklingum með virkt mergæxli getur beta-2-míkróglóbúlín hins
vegar verið hækkað. Um 10% mergæxla framleiða þó ekki þetta prótín. Skyndileg hækkun á beta-2- míkróglóbúlíni getur bent til yfirvofandi versnunar eða endurkomu sjúkdómsins.
Beinmergssýni: Vefur sem fenginn er með því að stinga sérstakri nál inn í beinmerg. Sýnið er skoðað í smásjá og leitað er að krabbameinsfrumum. Ef þær finnast reynir meinafræðingur að meta hversu hátt hlutfall beinmergs inniheldur mergæxlisfrumur.
Til eru tvær gerðir beinmergssýna; beinmergssog þar sem frumur úr mergnum eru dregnar upp í sprautu og skoðaðar og grófnálarsýni þar sem bútur úr mergnum er tekinn í heilu lagi en í slíku sýni er hægt að skoða frumur mergsins sem hluta af vef en ekki bara sitt í hvoru lagi.

FISH-rannsókn leggur mat á litninga allra mergæxlisfrumna sem er að finna í beinmergssýninu. Þessi rannsókn nemur litningagalla hvort sem frumurnar eru í skiptingu eða ekki. Sérstökum flúrlituðum genaþreifurum (e. gene probe) er bætt út í beinmergssýnið til að kanna hvort ákveðnir litningagallar sem þekktir eru í mergæxli séu til staðar. Hver litningur er merktur með ákveðnum lit. Ef litningarnir hafa fest saman á rangan hátt, til dæmis ef fjórði litningur hefur fest við litning 14, þá sjást tveir samhangandi, mislitir punktar og það bendir til þess að yfirfærsla litninga hafi átt sér stað (e. translocation). Þar að auki getum við séð með þessum genaþreifurum hvort úrfelling hafi orðið á litningi eða hluta litnings, þ.e. hvort vanti hluta af litningi þar sem þá vantar litaðan punkt. Þannig getur FISH-rannsókn numið yfirfærslur, tap á heilum litningum eða of mikið eða of lítið af ákveðnum hlutum litninga sem dæmi.
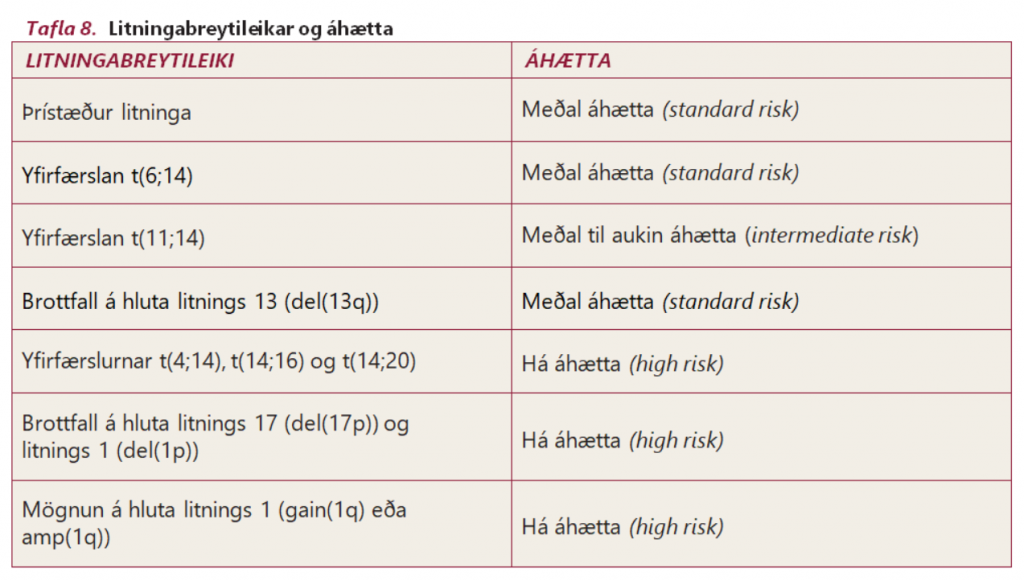
Talið er að óeðlilegir litningar liggi að baki nánast allra, ef ekki allra, tilfella mergæxlis og að við þekkjum aðeins hluta þeirra. Mismunandi litningabreytileikar fela í sér mis góðar horfur þar sem mergæxlisfrumur með ákveðna breytileika virðast vera illvígari en aðrar gerðir. Almennt hafa þeir sem greinast ekki með neina óeðlilega litninga betri horfur þó líklega séu þar undirliggjandi einhverjir óeðlilegir litningar sem við nemum ekki. Með öðrum orðum virðast þeir óeðlilegu litningar sem við ekki nemum alla jafna ekki bera með sér slæmar horfur. Mikilvægt er hins vegar að hafa í huga að hér er einungis um að ræða tilhneigingu en ekki ófrávíkjanlega reglu. Sem dæmi má nefna að a.m.k. 30% sjúklinga með neikvæða forspárþætti (svo sem yfirfærslu á litningum 4 og 14) farnast vel og svara meðferð á sama hátt og aðrir sjúklingar, þar á meðal innleiðslumeðferð og stofnfrumuígræðslu (sjá neðar).
Óeðlilegir litningar (litningabreytileikar) skiptast í hááhættu- og meðaláhættu gerðir. Hááhættu litningabreytileikar eru yfirfærslur á litningum 4 og 14 (t(4;14)), 14 og 16 (t(14;16)) og 14 og 20 (t(14;20)), of mikið af hluta litnings 1 (gain/amp (1q)) og brottfall á hluta litnings 17 (del(17p)) og litnings 1 (del(1p). Aðrir litningabreytileikar svo sem yfirfærsla á litningum 6 og 14 (t(6;14)), og þrístæður (auka litningur) á einum eða fleiri litningum eru taldir fylgja meðaláhættu sjúkdómi. Loks er yfirfærsla á litningum 11 og 14 (t(11;14)) sem áður var talinn meðaláhættu breytileiki en nýlegar rannsóknir hafa sýnt að með nýjum meðferðarmöguleikum felur þessi breytileiki í sér miðlungs aukna áhættu umfram þá sem hafa aðra dæmigerða meðaláhættu breytileika.
Litningur: Samfelld runa erfðaefnis sem haldið er saman með hjálp ýmissa prótína. Litningar eru geymdir í kjarna frumna og innihalda mörg gen. Þeir koma að nýtingu og flutningi erfðaefnis og í eðlilegri mannsfrumu eru 46 litningar.
Innleiðslumeðferð (e. induction therapy): Fyrsta meðferð sem hafin er með það að markmiði að ná sjúkdómshléi.
Eins og áður hefur verið fjallað um eru ákveðnar rannsóknir, stigun sjúkdómsins og mat á horfum nauðsynlegur hluti greiningarferlisins. Mælt er með meðferð fyrir sjúklinga sem hafa virkan sjúkdóm eða einkenni frá mergæxlinu. Stundum getur líka þurft að meðhöndla sjúklinga með snemmbúið mergæxli. Misjafnt er eftir hverju tilfelli fyrir sig hversu brýnt er að hefja meðferð.
Mikilvægt er að finna tíma til að ræða meðferðarmöguleika við sinn lækni. Nokkra þætti þarf að hafa í huga auk rannsóknanna sem áður hafa verið nefndar.
Mikilvægar spurningar
Það er best að hafa opinn huga gagnvart stofnfrumuígræðslu ef þú telur að þú myndir samþykkja slíka meðferð. Samkvæmt leiðbeiningum alþjóðlega vinnuhópsins um mergæxli er ráðlagt að geyma stofnfrumur úr öllum sjúklingum sem gætu farið í stofnfrumuígræðslu til að nota ef þörf krefur. Almenna reglan er sú að sjúklingar undir 70 ára aldri eru taldir þola stofnfrumuígræðslu. Ekki liggja fyrir niðurstöður slembiraðaðra rannsókna en franskar og ítalskar rannsóknir benda til þess að þeim sjúklingum vegni betur sem fá stofnfrumuígræðslu snemma í ferlinu.
Sumum sjúklingum með mergæxli stendur til boða að taka þátt í klínískum prófunum. Slíkar prófanir gætu gefið tækifæri á að fá ný lyf sem eru mögulega betri en núverandi meðferð. Þátttakendur í klínískum prófunum verða að vera meðvitaðir um að þeim er úthlutuð meðferð af handahófi sem annaðhvort er nýja meðferðin eða sú gamla. Þátttaka í klínískum prófunum gæti líka haft áhrif á val meðferðarúrræða seinna meir. Mikilvægast er að kynna sér vel og skilja rannsóknaráætlunina.
Aukaverkun: Vandamál sem kemur fram vegna lyfjagjafar sem er óþægilegt eða skaðlegt.
Dæmi um aukaverkun eru ógleði, mergbæling, hárlos og slímhúðarsár sem verður vegna þeirra frumudrepandi áhrifa krabbameinslyfja sem ætlað er að drepa krabbameinsfrumur.
Stofnfruma: Fruma sem á eftir að þroskast í nytsamlegar frumur fyrir líkamann. Stofnfrumur í beinmerg þroskast t.d. rauð og hvít blóðkorn.
Slembiröðuð klínísk rannsókn: Rannsókn þar sem sjúklingum er raðað í hópa af handahófi og annaðhvort fá eða fá ekki þá meðferð sem er verið að prófa.
Klínísk prófun: Rannsóknarferli þar sem öryggi og árangur nýrra meðferðarúrræða
eða rannsóknaraðferða er metið með prófunum á manneskjum.
Ýmsar leiðir má nota til að lágmarka það líkamlega og andlega álag sem sjúkdómurinn veldur.
Stuðningsmeðferð snemma í sjúkdómsferlinu getur skipt jafnmiklu máli og hin eiginlega meðferð sjúkdómsins. Auk sérhæfðrar meðferðar við tilteknum einkennum sjúkdómsins getur fjölbreytt stuðningsmeðferð einnig verið mikilvæg.
Ráðlegt er að fækka streituvöldum eins og framast er unnt bæði í starfi og einkalífi. Vegna sýkingarhættu getur þurft að lágmarka samskipti við börn á skólaaldri og einnig að forðast fjölmenna staði eða viðburði. Reglulegur handþvottur er mikilvægur. Bæði sjúkdómurinn sjálfur og meðferðin við honum getur valdið ónæmisbælingu og aukið þannig hættu á sýkingum. Meðferðin við mergæxlinu ætti að vera í forgangi þangað til að sjúkdómshléi eða stöðugu sjúkdómsástandi hefur verið náð.
Sjúkdómshlé eða sjúkdómssvörun: Þegar sjúkdómur svarar meðferð getur orðið sjúkdómshlé að fullu eða að hluta. Þetta kallast sjúkdómssvörun.
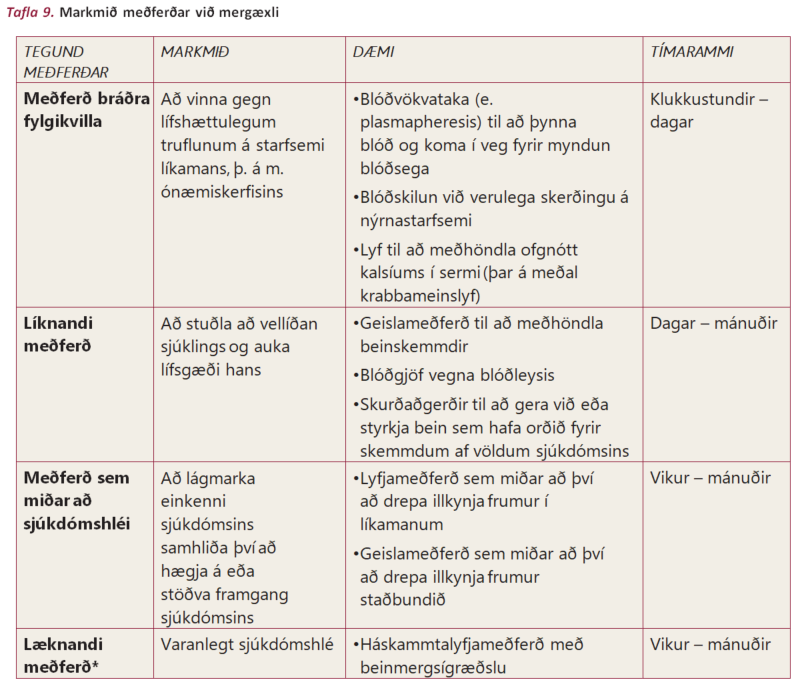
*Lækning felur í sér varanlegt sjúkdómshlé/útrýming sjúkdómsins úr líkamanum sem er sjaldgæf. Hugtakið “starfræn lækning” hefur verið notað um full sjúkdómshlé sem vara lengur en fjögur ár. Sjúkdómurinn getur tekið sig upp á ný þrátt fyrir að fullu sjúkdómshléi hafi áður verið náð. Eftirfylgni er því nauðsynleg.
Nýjungar í meðferð koma sífellt fram á sjónarsviðið og auka enn frekar á meðferðarmöguleika. Frekari upplýsinga má leita á vef Alþjóðasamtaka um mergæxli, www.myeloma.org.
Sjúklingar þurfa fræðslu til að geta tekið upplýsta ákvörðun. Misjafnt er hversu mikinn þátt í þessari ákvörðun fólk kýs að taka. Sumir vilja ræða allar hliðar málsins, meðferð og horfur meðan aðrir kjósa að leggja ákvörðunarvaldið í hendur síns læknis. Hvorug leiðin er réttari en hin og þarf hver og einn að finna það sem hentar sér. Læknir á að koma til móts við hvern og einn og finna leið sem hentar óskum sjúklingsins. Við hvetjum sjúklinga til að greina skýrt frá því hversu nákvæmar upplýsingar þeir vilja og hve stóran þátt þeir vilja taka í ákvörðunum um meðferð sína. Einnig er eðlilegt að vilja fá álit annars læknis áður en meðferð er hafin.
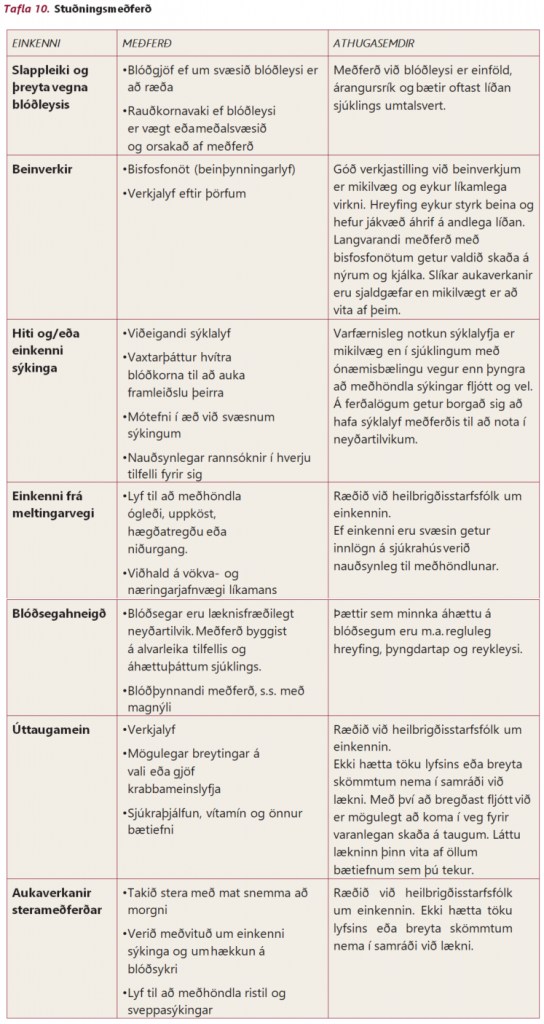
Komið hefur út ítarlegt fræðsluefni á ensku um blóðsegahneigð, aukaverkanir sterameðferðar, mergbælingu, úttaugamein og einkenni frá meltingarvegi á vegum IMF. Þú getur nálgast þetta fræðsluefni á vef IMF.